Вживление имплантата в поясничный отдел при остеохондрозе
Проблемы с позвоночником вызывают сильнейшую боль. На ранних стадиях развития остеохондроз не заметен. Это ухудшает ситуацию – нельзя вовремя начать лечение. В первую очередь врачи назначают медикаментозное лечение. Медицина предлагает пациентам современные методы. Например, вживление имплантата в поясничный отдел позвоночника на место повреждённого диска.
Корпородез или передний спондилодез
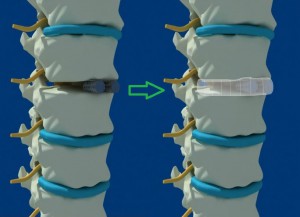
Передний спондилодез – процесс вживления имплантата в поясничный отдел позвоночника. Эта хирургическая операция нацелена на сращивание двух смежных позвонков. Затем они обездвиживаются, это излечивает повреждённые диски позвоночника в поясничном отделе. При работе используется передний метод (доступ к позвонкам осуществляется с фронтальной стороны).
Хирург работает аккуратно, точно. При работе используется эндоскопическая техника. Шанс успешного результата, т.е. сращения смежных позвонков, – 90-95 процентов. Но 5-10% отпугивают пациентов и врачей:
- несращение позвонков;
- сохранение болевого синдрома;
- формирование ложного сустава;
- кровотечение;
- инфицирование.
Отсутствие результата (несращение) чаще возникает у пациентов, перенесших лучевую терапию или страдающих ожирением. Спондилодез назначается при заболеваниях позвонковых дисков:
- остеохондроз;
- стеноз спинномозгового канала;
- опухоль;
- деформация позвоночного столба.
Проведение операции
В первую очередь врач находит и определяет повреждённые межпозвонковые диски. Решает какие диски сращивать, чтобы не ограничить жизнь и комфорт пациента. Перед операцией проводится консультация с пациентом. Врач подготавливает больного к операции, обсуждает риски процедуры, рассказывает, какой итог планируется получить.
Процесс хирургического вмешательства:
- Подготовка операционного поля. Оперируемый участок тела обеззараживается. Пациенту проводится общая и спинальная анестезия.
- Разрез. Осуществляется доступ к межпозвонковым дискам спереди – через брюшную полость.
- Выделение проблемной зоны. Хирург работает с использованием эндоскопической техники.
- Извлечение диска. Повреждённый диск у защемлённого нервного корешка аккуратно удаляется благодаря современным эндоскопическим инструментам. Чрезмерное сдавление нервного корня ослабевает.
- Установка временных имплантатов. Постоянные имплантаты не вводят сразу. Необходимо увеличить пространство между позвонковыми дисками – большее необходимого. Одновременно вставляются два имплантата в форме гильзы. Это позволяет позвонкам перестроиться, освободить от «заключения» нервные корешки. Установка происходит на место извлечённого диска.
- Установка имплантатов. Они выполняются в форме сетчатых округлых корпусов, выполненных из металла и заполненных костным цементом. Хирург извлекает один временный имплантат, вставляет на его место постоянный, затем проводит манипуляцию со вторым имплантатом.
- Закрепление. Металлические каркасы установлены и закреплены между позвонками. Костный трансплантат позволит срастись двум соседним позвонкам для стабилизации дистрофичного сегмента поясничного отдела.
- Сращивание позвонковых тел. Происходит самостоятельно через некоторое время после окончания операции. Выглядит в виде соединяющего «мозоля».
Позвоночнику обеспечивается максимальная безопасность. Но остеохондроз можно контролировать, поэтому подумайте, стоит ли идти на операцию. Риск неудачи велик, чтобы ложиться под нож хирурга. Операция – серьёзная нагрузка на организм.
При подготовке к операции врач проведёт полный медицинский осмотр, изучит клиническую картину, отправит на обследования:
- Рентгенологическое исследование;
- Магнитно-резонансная томография;
- Компьютерная томография;
- Миелограмма.
После полного обследования будет ясно, есть ли необходимость и возможность проведения операции.