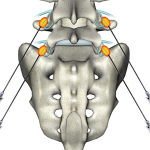
Симптомы остеохондроза с корешковым синдромом
Содержание
Сильные боли в позвоночнике возникают при корешковом синдроме – радикулите. Симптомы остеохондроза с корешковым синдромом болезненны, напоминают другие заболевания.
Заболевание представляет защемление начальных отделов спинного мозга – корешков. Спинной мозг проходит вдоль позвоночника, отростки через специальные пазухи в позвонках выходят за пределы к мускулатуре, органам. При дегенеративных заболеваниях позвоночника каналы пережимаются. Часто причиной корешкового синдрома становится остеохондроз, межпозвоночная грыжа. Иногда вызывает инфекция спинного мозга, опухоль.
После передавливания нервных волокон они подают болезненные сигналы. При длительном воздействии ткань постепенно отмирает, нервная чувствительность снижается. В зоне развивается, постоянно прогрессирует воспаление. Бывает спазм мышц, которым организм пытается зафиксировать положения позвонков, нервных корешков. Воздействие на нервную систему неприятно, болезненно.
Симптоматика заболевания
Диагностировать остеохондроз, корешковый синдром непросто. Заболевание вызывает боль, установить причину сложно, возникают сопутствующие симптомы. Симптомы остеохондроза с корешковым синдромом:
- сильная боль, локализуемая в отделе, где произошло защемление. При защемлении в грудном отделе возникают боли, напоминающие болезни сердца. Боль отдаётся в другие органы. Болевые ощущения стреляющего типа, вызываемыми резкими, неуклюжими движениями. Ощущается постоянно с небольшими, временными усилениями;
- местное повышение температуры. Из-за развития воспаления в позвоночнике появляется припухлость, на ощупь кожа над больным местом теплее окружающих тканей;
- снижение нервной чувствительности. Если иголкой уколоть кожу в пораженной зоне, человек может не почувствовать боли, не сильно на нее реагировать;
- онемение, нарушение двигательных функций. При корешковом синдроме немеют руки с больной стороны, отнимаются ноги. Часто больной не может поднять руки на должную высоту для здорового человека. Симптомы выражены сильно при локализации болезни в пояснично-крестцовом, шейном отделах;
- атрофия мышц. Мышцы в месте поражения не стимулируются нервными импульсами, движения ограничены, человек начнет «высыхать». Конечности с пораженной стороны постепенно утончаются, появляется дистрофия;
- проблемы с мочеиспусканием, другие редкие симптомы, связанные с другими органами.
Опытный врач на глаз определит источник поражения. Часто требуется длительное обследование для подтверждения диагноза, точного установления очага. Самолечение под запретом.
Симптомы заболевания шейного отдела
Для шейного отдела защемление нервов редкое явление. В отделе крепкие мышцы, расстояния между дисками минимальные, грыжи через них не проходят. Появляется шейный остеохондроз с корешковым синдромом при передавливании артерии. Нервные окончания не получают достаточного количества кислорода, начинается ишемическая болезнь (голодание).

На разных стадиях симптомы разные, в зависимости от защемленного корешка. Боли отдаются в голову, плечи. Частые симптомы:
- онемение. Чувство передаётся на теменную область головы, язык. Неприятные ощущения в области лопаток, плеч. Для нижних позвонков характерно онемение рук до снижения чувствительности мизинцев;
- боли. Болит шея, голова, руки, сердце, печень;
- потеря подвижности. В худшем случае человек не сможет поворачивать головой, поднимать руки.
Корешковые синдромы при шейном остеохондрозе доставляют дискомфорт. В шее много сосудов, нервных окончаний, заболевание затрагивает все. Иногда обезболивающее – единственный способ осмотреть больного.
Симптомы заболевания поясничного отдела
Часто диагностируют корешковый синдром при развитии остеохондроза в крестцово-поясничном отделе. Между дисками большие отверстия, рядом проходят пучки нервов. Смещение дисков, сдавливание, грыжи затрагивают нервы. Боли стреляющие, постоянные. Симптомы поясничного остеохондроза с корешковым синдромом:
- боли. Бывают разного типа, возникают при резких движениях, физических нагрузках, переохлаждениях. Отдают в другие органы: бедро, органы тазовой области, низ живота. Болят бедра, коленки, голени – в зависимости от пораженного позвонка. Присутствует боль в поясничном отделе;
- онемение, покалывание. В пораженной зоне снижается чувствительность нервных окончаний, приводит к онемению кожи ног, живота. Присутствует ощущение «ползания мурашек»;
- затруднения при ходьбе. Больно стоять на ноге с больной стороны, передвигаться;
- урологические нарушения. Выражаются затруднениями, частыми позывами к мочеиспусканию.
Методы диагностирования
При диагностировании врач ставит задачу установления причины защемления корешков. Процедура начинается с выявления места локализации. Пользуются описанием симптомов для отдельных позвонков. Боли при защемлениях отдаются в разные зоны. Проверяют чувствительность.
Если выявлен остеохондроз позвоночника с корешковым синдромом, для диагностирования действенный метод – рентген. Делают в двух проекциях, чтобы изучить положение позвонков. Результативным способом диагностирования считается магнитно-резонансная томография. Результаты полно описывают картину.
Если причиной заболевания была инфекция, стоит измерить температуру человека. Лихорадка, местное повышение температуры в зоне поражения часто сопровождают инфекцию.
Врач диагностирует клиническую картину. Задача – выявить болезнь, определить стадию, составить программу лечения для снятия болевого синдрома, восстановления поврежденных тканей.
Лечение
При лечении корешкового остеохондроза используются те же методы, что при обычном остеохондрозе. Начинается с изменения распорядка жизни. Рекомендуется использовать специальные матрасы для сна, включить в рацион каши, вегетарианские блюда, исключить жирное, соленое.
Медикаментозное лечение включает обезболивающие препараты местного, общего воздействия. Применяются для купирования боли на время. Прописываются мази, таблетки, снимающие отек тканей, останавливающие воспаление, нормализующие обмен веществ, восстанавливающие поврежденные нервные, хрящевые ткани. Иногда рекомендуется хирургическое вмешательство для удаления грыжи.
Действенными мерами считаются мануальная терапия, массажи, рефлексотерапия. Больной должен заниматься лечебной гимнастикой. Важно для ведущих сидячий образ жизни. Шейный остеохондроз с корешковым синдромом требует занятий для всего позвоночника, не части.
Корешковый синдром – не отдельное заболевание, а симптоматический комплекс, возникающий при поражении нервных отростков спинного мозга. Главное – установить причину заболевания.