Микроэндоскопическая дискэктомия при остеохондрозе
Остеохондроз не поддаётся полному излечению. Если хотите улучшить самочувствие, затормозить процессы старения суставных хрящей, необходима терапия. Стоит полагаться на решение врача, рекомендации. От самолечения стоит отказаться – навредит, усугубит положение суставов.
Существует микроэндоскопическая дискэктомия при остеохондрозе. Необходимость процедуры определяет врач. Не стоит давить на врача, настаивать на процедуре. Без показаний операция неэффективна, бессмысленна.
Назначение процедуры
Врач старается оградить пациента от хирургического, малоинвазивного вмешательства. Для начала назначается лояльная терапия. Если врач не назначает операции, значит, он верит в успех лечения. Решение о дальнейших процедурах зависит от факторов:
- Физический осмотр;
- Результаты обследования;
- Эффективность консервативной терапии.
Когда текущее лечение не приносит плодов, врач принимает решение об оперативном лечении. Главное показание – образование грыжи межпозвоночного диска при котором сдавливаются спинномозговые корешки. Если остеохондроз не осложнён грыжей в проблемной области, назначений к операции не будет. Процедура бессмысленна.
Перед хирургом стоит задача декомпрессии спинномозгового корешка. Выбор типа вмешательства зависит от лечащего врача, анамнеза пациента. Микроэндоскопическая дискэктомия при остеохондрозе даёт наилучшие результаты (93,5% довольных пациентов).
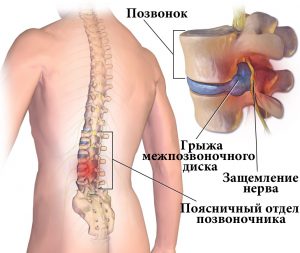
Грыжа межпозвоночного диска
Часто остеохондроз представляет возрастные дегенеративные разрушения в суставных хрящах. Большинство больных старше 50 лет. Бывают 20-30-летние пациенты, подростки. Часто в суставах позвоночника начинаются дегенеративные процессы. В силах пациентов приостановить их, облегчить состояние. Часто встречаемое осложнение заболевания – грыжа межпозвоночного диска.
Симптомы образования грыжи при остеохондрозе:
- Дорсалгия. Стойкий болевой синдром. Явный признак, который сложно упустить.
- Отёк, воспаление в месте формирования грыжи. Часто проявляется в поясничном отделе позвоночника.
- Потеря чувствительности кожи: временная, частичная.
- Нарушение функций организма. Касается движений конечностей, работы внутренних органов, менструального цикла у женщин, полового бессилия у мужчин.
При подозрении на грыжу при остеохондрозе, врач назначает дополнительные исследования, позволяющие выяснить диагноз, определить локализацию аномалии:
- Рентген – снимок позвоночника для постановки диагноза остеохондроз.
- КТ, МЯР. Выявляют локализацию межпозвоночной грыжи.
- Нейрофизиологическое обследование. Для выявления нарушений спинномозгового корешка.
Проведение операции
Лечение грыжи при остеохондрозе проводит невропатолог, вертебролог (ортопед). Комплексное лечение принесёт положительный результат. Для начала терапия предполагает медикаментозное воздействие на организм, назначается лечебная гимнастика. Когда подобное воздействие невозможно, неэффективно, назначается микроэндоскопическая дискэктомия.
Пациент хочет понимать, что его ожидает. Лучший способ – поговорить с лечащим врачом, хирургом, который будет проводить дискэктомию. Проведение малоинвазивной методики включает:
- Расположение на операционном столе. Пациент ложится на живот, сгибает ноги. Можно уложить специальные разгрузочные валики под плечи, подвздошные кости.
- Обезболивание. Выбирают между эпидуральной, спинальной анестезией.
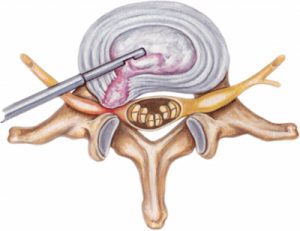
- Флюороскопия. Для определения степени поражения позвоночника. Используется игла с мандрен-проводником.
- Небольшой разрез кожи. Позволит избавить больного от компрессионно-ишемических повреждений раны.
- Надрез апоневроза. После вводятся канюли, системы тубулярных ретракторов.
- Установка тубулярного ретрактора. Для сохранения системы в нужном положении фиксируют за стол.
- Удаление нависающей мышечной ткани. Ликвидации подвергаются лишние участки.
- Рассечение, резекция жёлтой связки. При необходимости резекции подвергается дужка с фасеточным суставом.
- Отведение нервного корешка для обнаружения места поражения. Производится ретрактором.
- Ликвидация межпозвоночного диска, извлечение пульпозного ядра. Последнее проводится хирургически, либо с помощью лазера.
- Декомпрессия с противоположной стороны позвоночного канала.
- Извлечение тубуса.
- Закрытие раны стерильной наклейкой (бандаж).
Длительность операции – 1-1,5 часа. Вставать, передвигаться можно на следующий день после малоинвазивного вмешательства. В этот день врач проведёт осмотр, подготовит выписку больного. Пациенту потребуется амбулаторное лечение.
Противопоказания к процедуре:
- Клиническая нестабильность.
- Центральный стеноз позвоночного канала.
- Острые ишемические компрессионные нарушения.
Первые два – абсолютные противопоказания, последнее – относительное. Среди ишемических компрессионных нарушений выделяют миелопатию, синдром конского хвоста. Это доказывает сложность процедуры, насколько важно руководствоваться решением врача.